


Japanese Society of Periodontology Certified Periodontist
「歯周病専門医」は、国民への新たな専門的な歯科医療制度として、特定非営利活動法人日本歯周病学会が、臨床経験、歯周病に対する知識に対して試験を行い、歯周治療を専門的に取り扱うに充分な技量と倫理観を有する歯科医師を認定するものであります。平成16年10月に厚生労働省により承認され、日本歯周病学会が認定した「歯周病専門医」については、広告等により、その公示が可能となります。
歯周病の治療を希望される場合は一つの判断基準になるかと思います。
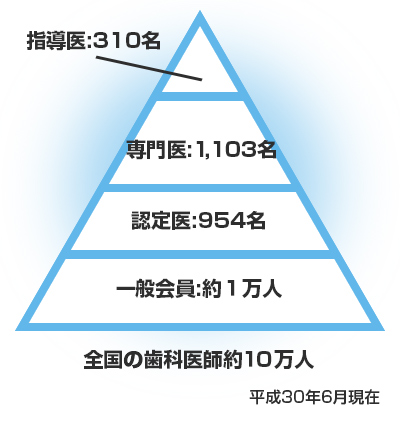
日本歯周病学会では、認定医、専門医、指導医の資格があります。指導医は、認定医や専門医を育てる立場にあり、より厳しく歯科治療技術や学術的要求をクリアする必用があります。指導医となるには、専門医を取得してから更に7年以上の歯周治療経験、学会への積極的参加と発表、地域医療への貢献、指導医にふさわしい症例報告、日本歯周病学会での試験に合格することが必須となっています。日本の歯科医師人口は、現在10万人を越ています。歯周病学会指導医の数は310名ですから、全国の歯科医師の約0.002%です。
一般歯科医と歯周病専門医とが行っている治療で大きな違いは、歯周病専門医は歯肉や骨の再建を得意としていることです。根面被覆術という歯周形成外科やエムドゲインによる再生療法をおこない歯肉や骨の再建をおこなうことができます。(症例によっては再建できないことがあります。しっかりした診査、診断が大切です。)
治療例を
ご覧ください
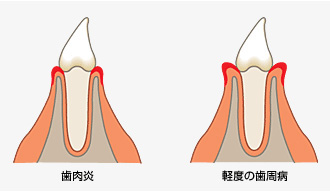
症状は、歯肉の赤みや腫れ、ブラッシング時の出血などです。
軽度歯周病の治療は、患者様による歯磨きと、歯科医院における歯石除去がメインとなります。
治療例を
ご覧ください
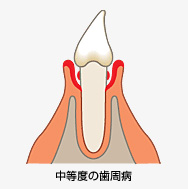
症状はレントゲン検査により歯を支えている骨の吸収(無くなる)が認められます。症状は虫歯のような痛みを感じることはなく、歯肉自体がむずがゆい感じがしたり、臭いがしたりすることもあります。
歯肉炎・軽度の歯周病であれば、一般の歯科医院でも対応は十分可能かと思います。しかし、中等度以上になると歯周病の専門医もしくは、歯周病治療を得意としている歯科医院を選択することをお勧めします。なぜなら中度歯周病の治療では、歯磨き・通常の歯石除去に加えて、SRP (歯肉縁下スケーリング・ルートプレーニング)が必要となります。SRPとは、一般歯科医ならびに歯科衛生士も行う処置ですが、その処置の精密度は、大きな違いがあります。なぜなら盲目下(目で確認できない)でおこなうからです。目に見えない部位(歯肉縁下といいます)をどれだけ掃除出来るかが重要になります。
歯科治療で一番難しいスキル(技術)はなにかと問われれば迷わずSRPでしょう。熟練した歯科衛生士が、卓越した技術で根の表面の汚染面をお掃除するのです。
治療例を
ご覧ください
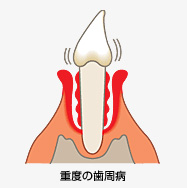
歯を支える骨が極度に失われ、歯が動いていることを実感するようになります。腐敗性の細菌が増加することにより、臭いを伴ったり、膿(うみ)が出ていることを自覚したりします。一般的に歯槽膿漏と呼ばれるのはこの状態を指します
重度の歯周病治療こそ、歯周病専門医が最もその力を発揮する分野といえます。
難易度の高い治療方法も含めて複合的に進めていきます。可能な限り歯を残すことを目標としますが、全体の長期的安定を考えて、やむを得ず抜歯をお勧めする場合も多いです。
スケーリング・ルートプレーニング治療をおこなっても6mm以上のポケットが残るといつかは必ず再発することが多いです。なぜなら汚れや歯周病細菌が残っているからです。そのため、麻酔をして、歯肉を一時的にめくり、歯の根を見える状態にして確実に歯周病細菌をとる治療法です。また、骨の形が歯周病菌で変形している場合の整形も同時に行うこともあります。治療中は麻酔を行いますので、痛みがあることはありません。治療後の痛みは簡単な抜歯と同じぐらいです。
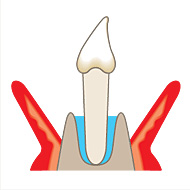
治療例を
ご覧ください
いままで歯周病の治療は失った骨や歯周組織はもとにもどすことは不可能でしたが、最近の技術の進歩により一部の症例に関しては、歯周病によって失われた歯茎や骨を再生させ歯を長期間機能ることが可能になってきています。当院では、エムドゲイン、Gem21といった誘導薬剤を使います。
治療例を
ご覧ください
重度の歯周疾患は、歯周病が治ってきても、歯を支える骨等の組織が少なくなりでグラグラと動くようになります。そうすると物を噛むのにも支障がでますし、グラグラが増して歯周病が進行します。そのために揺れている歯をお互いにつなぐために被せ物をつなげて作りそれを歯にかぶせることで、歯を安定させる方法です。ほとんどのケースでは全顎的なアプローチ(治療)が必要になってきます。
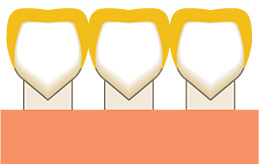
治療例を
ご覧ください
“出来るだけ自分の歯を残したい!”
誰もがそう願うのは当然だと思います。歯周病専門医は、そういった観点から、まず、最初にどうすれば出来るだけ多くの歯を残せるかを考えて治療を始めます。しかし、いかなる方法をとっても残す見込みがない歯に関してだけは、抜歯をお勧めする場合があります。なぜなら無理に歯を残すと周囲の骨がさら吸収し、隣の歯の歯槽骨まで影響を及ぼします。1本の歯も大切ですが、口腔内全体を考えた場合、歯を残すことにこだわっていると何の治療もできず悪化することが多いのです。
治療例を
ご覧ください
侵襲性歯周炎とは普通の歯周病はプラークコントロールやスケーリング・ルートプレーニング、歯周外科治療などの基本的な治療で治るのですが、重度歯周炎の患者さんのなかには通常の歯周病の治療ではなかなか治らない患者さんがいます。歯周病の5パーセントから10パーセント程度存在します。30代以下の若い年齢の人から発症することが多く、通常の歯周病よりも急速に進行します。また家族の中に同じような症状の人がいることが多く、口腔内の清掃もよくやっていて、歯石もあまりついてないことが多いのです。
そのような患者さんにはDNAレベル細菌検査・経口的抗菌薬の服用・フルマウスデスインフェクションが効果的です。
通常の歯周病の治療のほかに、歯周病細菌に効果がある『抗生剤』をある程度の期間(2~4週間程度)服用していただき抗生剤の効果により、歯周病細菌を少なくします。経口菌療法を行うには、原因菌の特定が必須となりDNAレベルの細菌検査が必要になります。
通常の歯周病の治療ではなかなか治らない患者さんは、ある特定の毒性の強い歯周病菌(侵襲性歯周炎)が関与している場合があります。そういった場合、細菌検査をして原因となっている菌を特定し、その菌に効く抗生物質を飲むのと同時にスケーリング・ルートプレーニングを菌の感染を防ぐため1回でおこなうフルマウスデスインフェクション(FMD)という概念でおこないます。(通常は6回ぐらい分けておこなうのですが)、欠点は1回で行うので時間(約90分以上)と費用がかかることです。
治療例を
ご覧ください
急性壊死性潰瘍性歯肉炎は通常の歯周病とは症状が違います。症状は歯肉がかなり痛く、歯磨きもできず、口臭もひどく、重症になると、発熱、頭痛、倦怠感(けんたいかん)、などが現れることもあります。18歳から30歳の成人期に見られます。歯肉が壊死して歯間乳頭部が陥没しています。 重症になると、発熱、頭痛、倦怠感(けんたいかん)、などが現れることもあります。 原因は口腔内を不潔にしていることですが、そこに過度なストレス、過労などが原因です。 治療法はまず抗菌剤の投与とクロルヘキシジン溶液の洗口が第一選択です。疼痛がひどくブラッシングはできません。またスケーリングやプロービングも避けたほうがいいでしょう。 痛み、症状が治まったあとに、通常の歯周基本治療をおこないます。
治療例を
ご覧ください
歯周治療の中でも、もっとも難しいものの一つに根分岐部病変というものがあります。根分岐部病変とは歯根が2本以上ある歯の歯根の分岐部まで進行した歯周病を「根分岐部病変」と言います。根分岐部は歯石の除去が難しく、患者さんにとっても歯ブラシが難しい場所です。このため根分岐部病変を抱えた歯は症状が現れにくく、治療方法が困難です。 「歯周病を制することは、根分岐部病変を制すること。」といわれるくらい、大変難しいのです。そのため、進んだ根分岐部病変が生じた歯は抜歯をすべきであるという意見を持つ専門医も少なくありません。
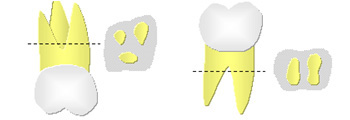
1度 (初期) : スケーリング・ルートプレーニング
2度 (部分期) : 歯根分割 抜根 エムドゲイン
3度 (全体期) : 歯根分割 抜根 トンネリング 抜歯
さっさと抜いてインプラント、ではなく、根分岐部病変をどう考えてどう生かすかが歯周病専門医の姿勢や力量です。